Coronavirus
- Publicada em 05 de Março de 2021 às 10:09'Mais triste é receber vídeos no WhatsApp dizendo que é tudo mentira', desabafa médica do Clínicas
UTI do Clínicas opera com mais de 120% de lotação e ampliará vagas para dar conta da fila de espera
CLÓVIS PRATES/HCPA/DIVULGAÇÃO/JC
Patrícia Comunello
A médica Beatriz Schaan e os colegas do Hospital de Clínicas de Porto Alegre (HCPA) encaram dia a dia o fluxo exponencial de doentes de Covid-19 com choro e resiliência. Mas tem uma coisa que Beatriz, coordenadora do Grupo de Trabalho (GT) de Enfrentamento do Coronavírus na instituição, não se conforma, um ano depois do desembarque da pandemia que já matou mais de 260 mil pessoas no Brasil, mais de 13 mil delas no Rio Grande do Sul:
"Mais triste é receber vídeos no meu WhatsApp dizendo que é tudo mentira, que é propaganda para as pessoas ficarem em casa", descreve a médica, que ainda tenta sensibilizar quem dissemina estes conteúdos exemplos de fake news:
"Não quero enganar ninguém, os números são verdadeiros", afiança a médica, como se as estatísticas, os gráficos e as cenas diárias não bastassem. "Nunca vi o hospital neste estado e nos sentimos impotentes por não poder ajudar todos os pacientes. Não temos como atender assim, porque atender é atender direito."
Mesmo que as condições "de qualidade e segurança", como diz a coordenadora do GT, podem já não ser asseguradas devido à limitação de estrutura de equipamentos, o HCPA vem a cada período de explosão de casos dando conta da demanda. Mas no atual estágio, com recordes diários de novos pacientes e perdas de vidas - o que leva o governo a prorrogar a vigência da bandeira -, Beatriz admite que a situação está chegando no limite do que pode ser ampliado.

No mesmo dia em que o Estado decidiu ampliar a bandeira preta, governador Eduardo Leite visitou áreas do Clínicas. Foto: HCPA/Divulgação
Até o dia 15 de março, um novo andar será aberto, com 50 leitos de UTI. Mas isso não significa novas vagas. A instituição manterá o teto de 105 vagas no novo anexo, o Bloco B, ou bloco "crítico", como é chamado no hospital, projetado bem antes da pandemia e concluído e equipado num prazo recorde, devido à urgência da crise sanitária sem precedentes.
Com a nova ala, o andar abaixo da atual CTI Covid, com 45 leitos, vai receber doentes que hoje ficam na emergência, no térreo.
"Vamos trazer todos os pacientes críticos que estão de forma relativamente adaptada (na emergência) para uma estrutura mais adequada". Na prática, o que será adequado para um grupo, e o mais grave, de pacientes, vai abrir espaço para receber mais 40 a 50 candidatos à UTI, que têm origem em prontos atendimentos ou outros hospitais.
"Apenas acomodaremos de forma mais confortável os pacientes Covid na emergência. Não temos mais respiradores e nem profissionais para mais leitos. Acabou."
Só no quesito intensivista, Beatriz lembra que não há mais este tipo de especialista no mercado e hoje instituições como o próprio Clinicas adaptam especialistas de outras áreas no posto. Outra medida para esticar mais o que teoricamente está no limite: férias e licenças estão suspensas por prazo indeterminado .
"Não conseguimos saber. Examinamos diariamente a curva de casos e internações e só cresce. Temos 800 leitos no HCPA e mais de 220 de Covid e suspeitos em diversas estruturas, desde a obstetrícia à pediatria", computa a coordenadora do GT. O hospital e a pandemia não se separam mais.
Curvas de casos intermináveis e sem prazo de reversão
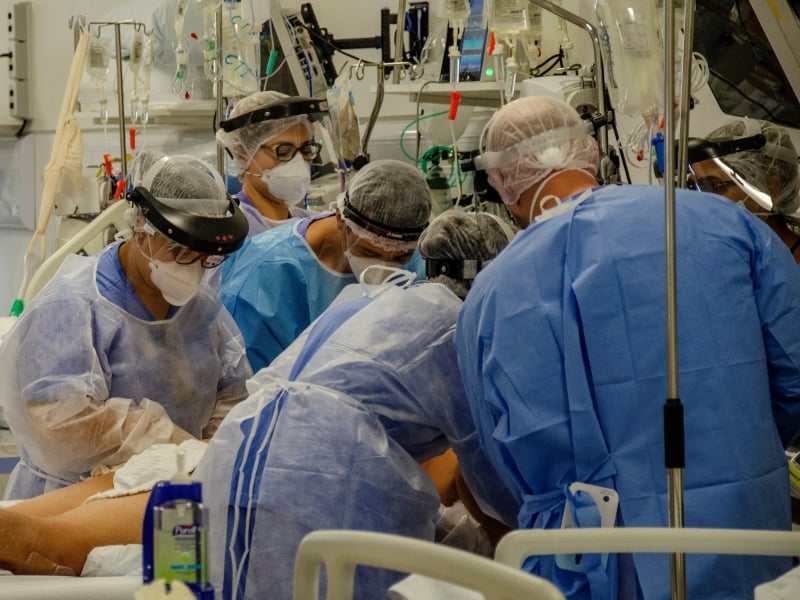
Leitos de UTIs chegam ao limite de expansão e vêm operando acima da estrutura. Foto: Silvio Ávila/Divulgação
Nesta sexta-feira (4), há 132 casos de Covid-19 e suspeitos nas UTIs para 105 leitos. Além de consumir mais e mais vagas, a pandemia também vai de, certa forma, desalojando enfermos de outras doenças de suas vagas, para que mais possam abrir para novos candidatos com Covid. Além da ocupação 'oficial' nas CTIs, esta sexta-feira começou com 55 doentes Covid na emergência, sete em ventilação mecânica
"Os hospitais estão transformando leitos clínicos em CTI, enfermarias em CTI. Onde isso vai parar?", pergunta Beatriz, que não esquece de outra conta silenciosa e perversa: "Tem pacientes não Covid que não estão recebendo atendimento, pessoas com câncer, AVC, infarto. A mortalidade vai aumentar porque eles não têm como acessar o sistema e nem estão buscando os serviços".
Cansaço, choro e escolha de quem terá os cuidados adequados
"É indescritível o cansaço das equipes na linha de frente. Não há um dia que, na nossa reunião diária, não tenham profissionais que choram, que vão para casa tristes e sem esperança porque, nos últimos dias, tiveram de fazer escolhas", retrata a médica, sobre o momento do dia que as equipes passam o bastão para o turno seguinte. Também é a hora de revisar os casos, que incluem os da emergência.
Intensivistas, técnicos, enfermeiros, fisioterapeutas, psicólogos, todos "estão extremamente cansados". As equipes haviam passado por um teste forte em 2020, no pico de internações em agosto e setembro e depois em dezembro. "Aprendemos a lidar com a contingência, chegando próximo a 105 casos ocupados, mas agora são 132, entre Covid e suspeitos", contrasta.
Se a CTI está superlotada, o que dizer da emergência, que tinha capacidade para atender 12 a 18 casos e hoje tem 34, mas os níveis têm sido muito mais elevados, perto de 50, entre Covid, suspeitos e outras enfermidades.

Intensivistas, técnicos, enfermeiros, fisioterapeutas, psicólogos, todos 'estão extremamente cansados'. Foto: Clóvis Prates/HCPA
"Temos casos em ventilação mecânica. Emergência não é local para ficar assim!", alerta a médica.
A enfermaria segue a bula do esgarçamento da pandemia: tinha 28 vagas para o novo coronavírus. Há duas semanas passou a 80.
"A gente precisa de equipe e mobilizamos. Profissionais de várias áreas se voluntariam para atuar", registra ela, sobre a solidariedade dos colegas.
Espera e aumento da mortalidade
Quanto mais pacientes precisam de atendimento, mais se compromete a chamada "qualidade e segurança dos cuidados", lamenta a coordenadora. Em situações cruciais, este risco aumenta: se acabar a oferta de respirador usado nas UTIs, vai se recorrer ao tipo de transporte ou de anestesia, mas que não têm a mesma performance.
"Eventualmente, está se fazendo a escolha de colocar o respirador não ideal e isso vai impactar em aumento de mortalidade de pacientes", previne a coordenadora do GT.
O respirador é um gargalo, e outro é o tempo de chegada do paciente crítico, que precisa de cuidados mais complexos, leia-se intensivos, ao HCPA ou outro hospital de referência.
A mortalidade na CTI do HCPA era de 37% a 40% nos doentes em geral com o novo coronavírus e de 50% nos casos entubados, o que seguia taxas similares ao de outros locais do mundo. As taxas 'eram' assim por um detalhe: os pacientes que estavam em prontos atendimentos e tinham indicação de UTI demoravam quatro horas para chegar às unidades. Foi o que ocorreu em agosto, setembro e dezembro de 2020.

Demora na chegada de casos que precisam de UTI na emergência eleva a taxa de mortalidade de pacientes. Foto: Marco Quintana/Arquivo/JC
"Hoje a demora é de 18 a 24 horas. Uma vez que o doente espera mais tempo que deveria em um local que não tem estrutura ou não se consegue atender adequadamente terá maior índice de mortalidade", associa a médica.
"Já estamos observando um aumento das mortes desses pacientes que ficam em fila de espera fora do hospital. Se continuar o crescimento de demanda e sem estrutura, vamos ter cada vez mais desfechos piores", adverte.
"Não foi tomada uma atitude na hora certa"
Beatriz garante que os hospitais vinham fazendo um trabalho coordenado com a Secretaria da Saúde, observando a curva de casos e como atender à demanda. A capacidade crescia e dava conta e também havia as medidas de restrições. Agora, por mais que se adote modelos estatísticos de projeção e do que pode ser a necessidade estrutural, as vagas não dão conta.
"Não foi tomada uma atitude na hora certa. Lá, em dezembro para janeiro", opina.
Para a médica, na troca da gestão, mesmo que tenham sido mantidos os técnicos na linha de frente da pasta da Saúde, a diretriz mudou.
"A gente entende, do ponto de vista econômico, a dificuldade de fechar o comércio e turnos. Mas, de alguma forma, a mensagem de que estava tudo bem estava sempre sendo passada e não estava tudo bem", lamenta.

Manutenção das atividades, no começo do ano, contribuiu para atual demanda exponencial de casos, diz médica. Foto: Luiza Prado/JC
"Mesmo que o pico de dezembro não avançou e reduziu em janeiro, já se visualizava a nova variante (P.1) no Amazonas e a possibilidade de circulação pela demanda espontânea. Recebemos pacientes de Manaus que foram consultar por conta própria", lembra, citando que não houve restrição de circulação, as pessoas continuavam viajando de avião. Relatório mostra que o Estado registra até agora 19 cepas do coronavírus, a de Manaus é a mais contagiosa. A P.1 teve transmissão comunitária em Porto Alegre.
Milhares desceram, por exemplo, no Aeroporto de Porto Alegre, para destinos como Gramado. Não, por acaso e mesmo tendo sido associada à contaminação local, o primeiro caso confirmado de P.1 foi na cidade turística.
"Faltou enxergar que, se tivesse aumento de casos, não teria leitos. O número de pessoas que hoje buscam os serviços ultrapassa qualquer dez leitos que se abra."
Ainda não se faz, pelo menos no Clínicas, relação entre a P.1 e o agravamento da saúde de doentes.
"Se sabe que a variante é mais contagiosa", observa, vinculando as aglomerações e a presença da P.1 como fatores que elevaram o número de contaminados. "O fato de ter excesso de casos, que provoca demora para acessar a melhor estrutura, isso repercute em mortalidade maior", acredita ela.
Quem vai ocupar os leitos
Beatriz nega que mais jovens ou casos com mais comorbidades possam ser priorizados na hora de ocupar o leito que vaga no CTI. "Embora o Cremers (Conselho Regional de Medicina) tenha uma diretriz polêmica sobre as escolhas, não se utiliza uma idade limite, mas é uma escolha conjunta do quadro clinico e o que o paciente precisa", garante.
Diariamente, por volta das 11h, todos os representantes dos hospitais se reúnem em conferência virtual para definir o destino dos casos que estão à espera de leitos. É a hora de definir o destino.
Quer continuar lendo este e outros conteúdos sérios e de credibilidade?
Assine o JC Digital com desconto!
Assine o JC Digital com desconto!
- Personalize sua capa com os assuntos de seu interesse
- Acesso ilimitado aos conteúdos do site
- Acesso ao Aplicativo e versão para folhear on-line
- Conteúdos exclusivos e especializados em economia e negócios
- Cancelamento on-line e a qualquer momento